 Как и чем лечить пролежни у лежачих больных в домашних условиях? Как не допустить ситуаций, угрожающих жизни?
Как и чем лечить пролежни у лежачих больных в домашних условиях? Как не допустить ситуаций, угрожающих жизни?
Пролежни – участки омертвения кожи и мягких тканей, которые возникают у больных с ограниченной подвижностью при неправильном уходе. При своевременном обнаружении и грамотном лечении они не представляют серьезной угрозы для здоровья и жизни. В запущенных случаях повреждения превращаются в глубокие гноящиеся раны, которые могут стать причиной развития тяжелых осложнений и гибели пациента.
Из этой статьи вы узнаете о правилах ухода за больными с пролежнями, о способах их лечения в домашних условиях, а также о современных методиках, позволяющих эффективно справляться с этими повреждениями.
Автор статьи: врач Климова В.В.
Оглавление:
- Лечение пролежней у лежачих больных в домашних условиях
- Причины развития пролежней
- Стадии и виды пролежней
- Чем лечить пролежни в домашних условиях?
- Устранение факторов, вызвавших развитие пролежней
- Использование специальных подушек
- Круги от пролежней для лежачих больных
- Матрацы от пролежней
- Лекарственные препараты местного действия
- Лечебные повязки
- Препараты общего действия
- Питание при пролежнях
- Массаж при пролежнях
- Фонирование – эффективный метод лечения пролежней
- Как лечить и вылечить пролежни в домашних условиях?
- Список литературы
Лечение пролежней у лежачих больных в домашних условиях
Для того чтобы понять, чем лучше лечить пролежни, необходимо иметь представление о причинах возникновения данной проблемы. От чего развиваются повреждения кожи и глубжележащих тканей у лежачих больных?
Причины развития пролежней
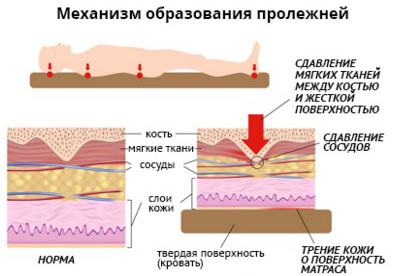 Ключевым фактором является давление твердой поверхности, на которой располагается пациент, на выпирающие участки тела. Чаще всего повреждения возникают в таких областях, как крестец, грудной отдел позвоночника, лопатки, затылок, пятки (в ситуациях, когда человек лежит на спине) – именно в данных зонах между костной тканью и кожей имеется совсем незначительная прослойка мышц и жировой ткани.
Ключевым фактором является давление твердой поверхности, на которой располагается пациент, на выпирающие участки тела. Чаще всего повреждения возникают в таких областях, как крестец, грудной отдел позвоночника, лопатки, затылок, пятки (в ситуациях, когда человек лежит на спине) – именно в данных зонах между костной тканью и кожей имеется совсем незначительная прослойка мышц и жировой ткани.
Когда больной лежит на боку, наибольшее давление приходится на области большого вертела бедренной кости, подвздошную кость. В положении на животе страдают ткани в зонах выпирающих подвздошных костей и груди. У сидячих пациентов риск образования повреждений выше в области седалищных бугров, крестца, пяток, пальцев, стопы, лопаток.
Почему давление вызывает повреждение в тканях?
- Пережимаются кровеносные сосуды, обеспечивающие доставку кислорода и питательных компонентов в клетки кожи и мышц. Кислородное голодание (гипоксия) и дефицит питания приводит к угнетению жизнедеятельности клетки и её гибели;
- Сдавливаются нервные волокна, регулирующие обмен веществ в тканях: что, в свою очередь, негативно сказывается на жизнеспособности клеток
- Сдавливаются лимфатические сосуды, отвечающие за выведение из межклеточного пространства продуктов жизнедеятельности клеток, начинают накапливаться шлаки и яды, снижая жизнеспособность клеток и приводя их к гибели в результате отравления. Также лимфатическая система отвечает за выведение (утилизацию) погибших клеток: сдавливание лимфатических сосудов приводит к накоплению мертвых клеток в тканях – а это создает благоприятные условия для развития инфекции
 К числу важнейших причин, обуславливающих развитие пролежней у малоподвижных больных, относится дефицит микровибрации в организме пациента. Это энергия, которая вырабатывается мышечными клетками, даже когда организм находится в состоянии покоя (так называемая, фоновая активность организма). Известный физик В.А. Федоров в книге «Ресурсы организма. Иммунитет, здоровье и долголетие» говорит о микровибрации как о ресурсе, столь же важном для поддержания жизни, как воздух, вода, пища и тепло. Энергия микровибрации необходима для протекания всех физиологических и биохимических процессов в организме, обеспечения обменных процессов в каждой клетке.
К числу важнейших причин, обуславливающих развитие пролежней у малоподвижных больных, относится дефицит микровибрации в организме пациента. Это энергия, которая вырабатывается мышечными клетками, даже когда организм находится в состоянии покоя (так называемая, фоновая активность организма). Известный физик В.А. Федоров в книге «Ресурсы организма. Иммунитет, здоровье и долголетие» говорит о микровибрации как о ресурсе, столь же важном для поддержания жизни, как воздух, вода, пища и тепло. Энергия микровибрации необходима для протекания всех физиологических и биохимических процессов в организме, обеспечения обменных процессов в каждой клетке.
Поддерживать уровень микровибрации на уровне, необходимом для обеспечения полноценной работы организма, можно только благодаря постоянной физической активности. Поэтому спорт, прогулки, плавание, зарядка так важны для поддержания здоровья. Гиподинамия, сидячий образ жизни ведут к обеднению организма этим ценным ресурсом. Если же в силу каких-то причин – болезни, травмы – человек оказывается прикованным к кровати или инвалидному креслу, глубочайший дефицит энергии микровибрации в организме практически неизбежен. Каким образом такая ситуация способствует развитию пролежней?
- Страдает кровоснабжение тканей (в том числе кожи и мышц), что приводит к еще большему обеднению клеток кислородом и питательными веществами;
- Вследствие угнетения работы лимфатической системы, печени и почек нарушается выведение переработанных веществ из межклеточного пространства, что приводит к их отравлению и ускоряет процесс гибели. Поврежденные и погибшие клетки также не утилизируются, а накапливаются в тканях, создавая благоприятные условия для развития инфекционных процессов
- Из-за нарушения работы лимфатической системы страдает иммунитет, снижается число иммунных клеток, выявляющих и уничтожающих чужеродных микробов. Это также увеличивает восприимчивость организма к инфекциям и повышает риск развития гнойных осложнений и заражения крови (сепсиса).
Кроме того, чем дольше человек вынужден вести малоподвижный образ жизни, тем меньше у него остается мышечной массы (этот процесс называется атрофия – потеря мышечной ткани из-за болезни или серьёзного ограничения движения). Поэтому постепенно происходит снижение даже фоновой мышечной активности, обеспечивающей организм минимальным уровнем микровибрации в состоянии покоя. Также В.А. Федоров отмечает, что выраженное снижение микровибрационного фона наблюдается в организме пациентов, которым наложены гипсовые повязки: жесткая фиксация не оставляет шансов даже на минимальные движения, поэтому атрофия мышц (а, следовательно, и нарастание дефицита ресурса) происходит быстрее.
Помимо основных причин – давления на ткани и снижения уровня микровибрации в организме, к развитию пролежней также приводит воздействие таких факторов, как трение, которое способствует механическому повреждению и слущиванию клеток кожи, и сдвиг (смещение) глубжележащих тканей относительно кожи, что приводит к разрывам сосудов.
Также риск повреждений кожи увеличивается при повышенной влажности, которая способствует набуханию кожи, увеличению трения. Особенно велика вероятность их возникновения при недержании кала и мочи, содержащих вещества, раздражающие кожу. Подробнее о причинах развития пролежней можно прочитать в статье «Пролежни: причины, симптомы и чем опасны».
Стадии и виды пролежней
В процессе ухода за лежачим больным, очень важно знать о том, какие бывают виды и стадии повреждений, когда речь идет о такой проблеме, как пролежни у лежачих больных, и встает вопрос - чем лечить в домашних условиях? На фото можно увидеть как выглядят пролежни в различных стадиях.
Выделяют четыре стадии развития пролежней:
-
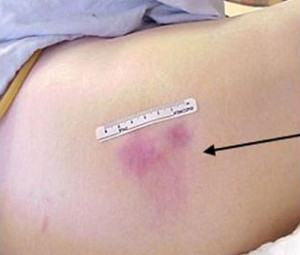 1 стадия (начальная) связана с нарушением кровообращения в коже без появления внешних её повреждений (значительная гибель клеток на этом этапе еще не происходит). Сначала кожа бледнеет, затем развивается покраснение, которое не исчезает после прекращения давления, затем приобретает голубоватый или синеватый оттенок, появляется отечность.
1 стадия (начальная) связана с нарушением кровообращения в коже без появления внешних её повреждений (значительная гибель клеток на этом этапе еще не происходит). Сначала кожа бледнеет, затем развивается покраснение, которое не исчезает после прекращения давления, затем приобретает голубоватый или синеватый оттенок, появляется отечность. -
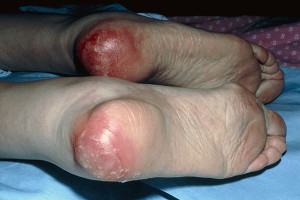
2 стадия характеризуется появлением первых признаков массовой гибели клеток (некроза), однако процесс затрагивает только кожу, может распространяться на верхние слои подкожно-жировой клетчатки, но не затрагивает мышечную ткань. На этом этапе в местах развития повреждений могут наблюдаться пузыри (пустые или содержащие жидкость), шелушение.
-
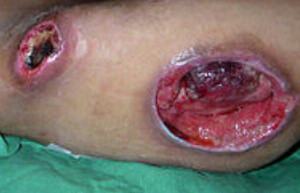
3 стадия обусловлена гибелью клеток не только кожи, но и глубжележащих слоев тканей: в процесс вовлекается подкожно-жировая клетчатка и мышечная ткань. На этом этапе пролежни выглядят как язвы различного диаметра, может присоединяться инфекция – в этом случае появляются гнойные выделения.
-
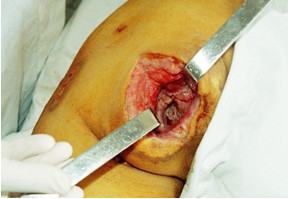 4 стадия самая тяжелая, поражаются все слои мягких тканей (кожа, клетчатка, мышцы) вплоть до костей, пролежень представляет из себя глубокую рану, на дне могут быть заметны сухожилия и костная ткань. В случае присоединения инфекции в воспалительный процесс могут вовлекаться кости (развивается, так называемый, контактный остеомиелит), суставы (гнойный артрит).
4 стадия самая тяжелая, поражаются все слои мягких тканей (кожа, клетчатка, мышцы) вплоть до костей, пролежень представляет из себя глубокую рану, на дне могут быть заметны сухожилия и костная ткань. В случае присоединения инфекции в воспалительный процесс могут вовлекаться кости (развивается, так называемый, контактный остеомиелит), суставы (гнойный артрит).
Очень важно вовремя заметить первые признаки развития повреждений, лучше всего, когда они еще обратимы. В такой ситуации, как пролежни, начальная стадия, лечение требуется минимальное. На фото видно, что повреждений кожных покровов еще нет, и достаточно бывает устранить действие вредных факторов, чтобы остановить опасный процесс.
Также пролежни делятся на экзогенные – обусловленные воздействием преимущественно внешних факторов, эндогенные – их возникновение связано, прежде всего, с нарушениями внутри организма, и смешанные - появляются под воздействием как внешних так и внутренних факторов.
Эндогенные пролежни очень часто возникают у больных с нарушениями со стороны нервной системы (травмы и опухоли головного и спинного мозга, кровоизлияния в мозг), а также с обменными нарушениями (например, при сахарном диабете). При этом происходит расстройства нервной регуляции обменных процессов в тканях, поэтому развитие повреждений часто идет изнутри наружу: то есть сначала развивается повреждение мышечной ткани, а уже потом становятся заметны признаки на коже.
Подобные ситуации очень опасны, так как неспециалисту бывает сложно оценить степень и глубину поражения – для правильной диагностики даже врачу нередко требуется проведение УЗИ (ультразвукового исследования) мягких тканей. Поэтому пациенты с подобными расстройствами даже в домашних условиях должны постоянно находиться под наблюдением лечащего врача (специальность зависит от вида основного заболевания), который при необходимости сможет принять решение о госпитализации больного. Подробнее об этом можно прочитать в статье «Стадии, степени, виды и классификация пролежней».
Чем лечить пролежни в домашних условиях?
 Когда речь идет о такой проблеме, как пролежни, лечение в домашних условиях должно быть комплексным и включать в себя следующие направления:
Когда речь идет о такой проблеме, как пролежни, лечение в домашних условиях должно быть комплексным и включать в себя следующие направления:
- Меры по устранению факторов, вызвавших развитие пролежней, – давления, трения, смещения, излишней влажности;
- Местное лечение, которое (в зависимости от стадии) может быть направлено на улучшение кровообращения в пораженной области, устранение раздражения, борьбу с инфекцией при помощи местных средств, ускорение процессов заживления и пр.
- Прием препаратов общего, системного действия (через рот, внутримышечно, внутривенно), направленных на борьбу с инфекцией, улучшение обменных процессов, кровообращения и пр.
- Лечение основного заболевания, которое привело к ограничению подвижности и стало причиной развития пролежней (особенно актуально в случае эндогенных пролежней, являющихся следствием внутренних расстройств).
В целом, тактика лечения определяется стадией процесса и глубиной поражения тканей, а также наличием инфекционных осложнений.
Меры по устранению действия факторов, приведших к развитию пролежней
Как уменьшить давление на ткани, чтобы избежать гибели клеток (в начальной стадии) и предотвратить распространение некроза на глубжележащие ткани? Для решения данной проблемы предлагаются следующие меры:
- регулярное изменение положение тела пациента;
- использование специальных кругов и подушек;
- использование противопролежневых матрацев.
Изменение положения тела
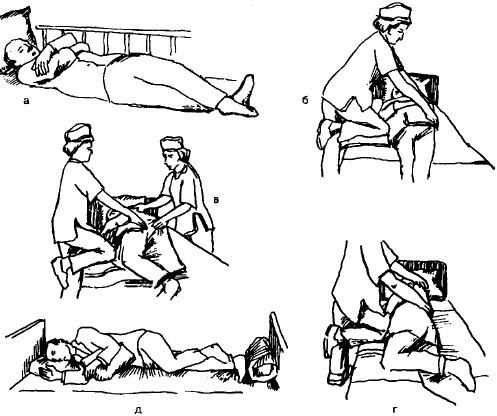 Регулярная смена положения тела у лежачего больного позволяет снизить нагрузку на участки, подвергаемые наибольшему давлению. Это дает возможность не только избежать прогрессирования процесса при уже имеющихся пролежнях, но и предотвратить появление новых повреждений.
Регулярная смена положения тела у лежачего больного позволяет снизить нагрузку на участки, подвергаемые наибольшему давлению. Это дает возможность не только избежать прогрессирования процесса при уже имеющихся пролежнях, но и предотвратить появление новых повреждений.
В Протоколе ведения больных с пролежнями (рекомендации Министерства здравоохранения РФ по лечению и профилактике пролежней) указано, что в зонах повышенного риска развития повреждений (о которых мы говорили выше) изменения в тканях, приводящие к гибели клеток, могут начаться уже через два часа непрерывного давления. Это особенно актуально для пациентов с травмами и болезнями нервной системы, обменными и сосудистыми нарушениям. Потому что в таких ситуациях действие внешнего фактора (давления) усугубляется влиянием внутренних факторов (нарушение питания тканей).
Именно поэтому рекомендуется менять положение тела лежачего пациента не реже, чем через каждые два часа на протяжении суток (включая ночное время). Существует несколько специальных положений, в которых давление на ткани в зонах риска сводится к минимуму: положение Симса, положения «лежа на боку», «лежа на животе» и положение Фаулера. Разработаны определенные техники перемещения лежачего пациента в каждое из этих положений:
Перемещение в положение Симса
-
Пациент, лежащий на спине, должен оказаться в горизонтальном положении (для этого опускается головной конец кровати или убираются подушки из-под головы);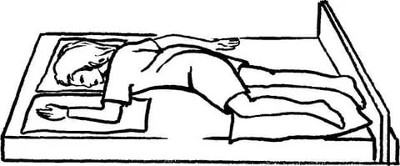
- Производится перемещение пациента к краю кровати;
- Больной переводится в положение, промежуточное между «лежа на боку» и «лежа на животе»;
- Необходимо подложить подушки под голову больного, а также под находящуюся сверху согнутую в локте руку и согнутую в колене ногу;
- Под подошву согнутой ноги кладется опора (валик из ткани, мешок с песком и пр.).
Перемещение в положение «лежа на боку»
-
Перемещение в положение «лежа на боку» осуществляется из положения «лежа на спине»;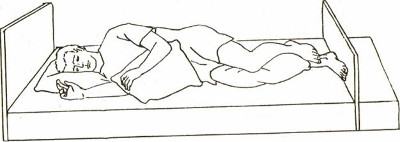
- Больной подвигается к краю кровати, противоположной стороне, на которую будет проводиться поворот, руки пациента скрещиваются на груди;
- Встать близко к кровати с той стороны, в которую будут поворачивать больного. Положить одну руку на плечо пациента, другую – на бедро и бережно переместить его в боковое положение;
- Подложить подушки под голову, согнутую в локте, расположенную выше, руку, а также согнутую в колене ногу, занимающую верхнюю позицию.
Перемещение в позицию «Лежа на животе»
-
Помещение в данную позицию проще всего осуществить из положения «лежа на боку»;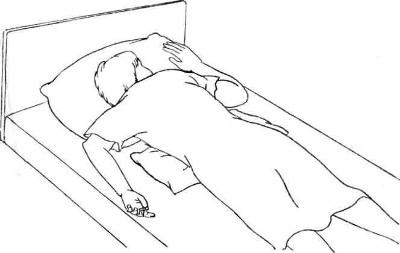
- Из-под головы пациента убирается подушка, расположенная выше рука разгибается в локте и вытягивается (прижимается) вдоль тела;
- Расположенная ниже рука также вытягивается, кисть помещается под бедро;
- Пациента «переваливают» через расположенную ниже руку на живот и передвигают к середине кровать, голову больного поворачивают вбок.
- Подушки подкладываются под голову, а также под верхнюю часть живота;
- Одну или обе руки пациента сгибают в локтях, под кисти, локти и стопы помещаются небольшие подушки.
Помещение в положение Фаулера
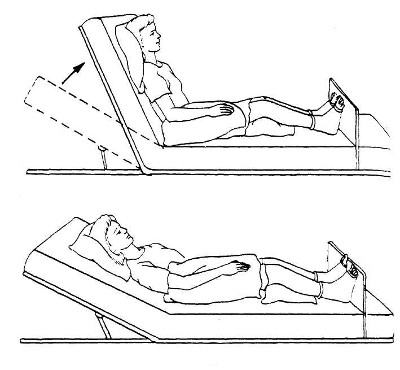 Данное положение позволяет лежачему пациенту оказываться в полусидячем положении, что облегчает дыхание, прием пищи, общение и является для него психологически комфортным. Для помещения пациента в данное положение лучше всего подходит кровать с поднимающимся головным концом (функциональная кровать), однако возможно использование специальных подушек.
Данное положение позволяет лежачему пациенту оказываться в полусидячем положении, что облегчает дыхание, прием пищи, общение и является для него психологически комфортным. Для помещения пациента в данное положение лучше всего подходит кровать с поднимающимся головным концом (функциональная кровать), однако возможно использование специальных подушек.
- Больного перемещают в положение «лежа на спине»: можно выбрать положение под углом 45 (низкое положение Фаулера) или 60 (высокое положение Фаулера) градусов;
- Подушки подкладываются под голову, поясницу, локти, бедра, нижнюю треть голени пациента
- Под стопы пациента ставится упор, позволяющий предупреждать сползание больного, приводящее к смещению тканей в области крестца.
При каждом перемещении рекомендуется осматривать тело больного как в зоне уже имеющихся пролежней (для оценки их состояния), так и в участках, где есть риск появления новых повреждений. Ознакомиться с алгоритмом действий при смене положений лежачего больного поможет видео:
Удобнее всего осуществлять манипуляции по изменению тела у пациента, расположенного на функциональной кровати, специально приспособленной для ухода за больными с ограниченной подвижностью.
-
 Такие кровати могут включать несколько секций (2-4), позволяющих менять положение тела пациента в конкретной области: приподнимать и опускать головной конец (о чем уже упоминалось в описании положения Фаулера), ножной конец и область таза и поясницы. Все это позволяет избегать застойных явлений в тканях, снимать напряжение в области мышц, что важно для лечения и профилактики пролежней.
Такие кровати могут включать несколько секций (2-4), позволяющих менять положение тела пациента в конкретной области: приподнимать и опускать головной конец (о чем уже упоминалось в описании положения Фаулера), ножной конец и область таза и поясницы. Все это позволяет избегать застойных явлений в тканях, снимать напряжение в области мышц, что важно для лечения и профилактики пролежней. - Пациент размещается на высоте, удобной для проведения различных процедур и манипуляций (кроме того, есть кровати с регулируемой высотой), что делает уход за пациентом более комфортным. В то время как обычные кровати имеют небольшую высоту, что заставляет человека, осуществляющего уход, постоянно наклоняться, перегружая позвоночник;
- Функциональные кровати, как правило, оснащены колесами, позволяющими перемещать пациента в помещении. На них могут иметься различные приспособления, облегчающие уход за больным: боковые ограждения (убираются при проведении различных манипуляций), столики, устройства для подтягивания (если у больного частичное ограничение подвижности и есть возможность самостоятельно приподниматься в кровати) и пр.
Приобретение функциональной кровати для ухода за лежачим больным в домашних условиях представляется особенно целесообразным, когда речь идет о пациентах, прикованных к кровати на длительное время (месяцы и годы). При размещении больного на обычной кровати необходимо, чтобы был соблюден ряд условий.
В Протоколе по уходу за больными с пролежнями указывается на недопустимость размещения пациента на кровати с панцирной сеткой или матрацем, вызывающим «провисание» участков тела больного (что нарушает кровообращение), усложняется уход за пациентом, смена положения тела и пр. Также важно, чтобы кровать не была слишком низкой: оптимально, если больной будет находиться на уровне середины бедер человека, осуществляющего уход. Слишком низкое положение затрудняет проведение манипуляций и может приводить к ошибкам в уходе.
Использование специальных подушек
Подушка и круг от пролежней – это приспособления, которые помогают снизить давление на ткани в зонах повышенного риска развития повреждений, позволяют избежать трения и смещения тканей. Кроме того, они создают более комфортные условия пребывания в постели для пациентов с ограниченной подвижностью.
Мы уже упоминали о том, как используются подушки для лежачих больных от пролежней при различных положениях пациента в постели. Теперь рассмотрим подробнее виды подушек и кругов, поговорим о том, какие средства лучше выбирать и как можно сделать такие приспособления своими руками.
Подушки отличаются формой, материалом, из которого сделана поверхность, а также наполнителем. Какие существуют виды подушек по форме?
-
Квадратные - применяются для подкладывания под голову, локти, согнутые колени и пр.

-
 Контурные (имеющие анатомическую форму) – например, подушка от пролежней для области ягодиц, повторяющая их форму.
Контурные (имеющие анатомическую форму) – например, подушка от пролежней для области ягодиц, повторяющая их форму. - Подушки, применяемые для решения конкретных проблем: например, конусообразной формы, имеющие вырез для копчика. Обычно их используют при лечении и профилактике пролежней после операций на малом тазе (чаще всего, гинекологических).
 Поверхность подушек бывает ровной (гладкой) или имеющей определенный рельеф – шероховатая, ячеистая и пр. Во втором случае помимо эффекта снижения давления на область пролежня (или места его потенциального развития) происходит стимуляция кровоснабжения в зоне риска: осуществляется своего рода микромассаж.
Поверхность подушек бывает ровной (гладкой) или имеющей определенный рельеф – шероховатая, ячеистая и пр. Во втором случае помимо эффекта снижения давления на область пролежня (или места его потенциального развития) происходит стимуляция кровоснабжения в зоне риска: осуществляется своего рода микромассаж.
Виды наполнителей для подушек: поролон, латекс, гель, пена (пенополиуретан). Также в качестве наполнителя может использоваться воздух (надувные подушки). При их применении можно контролировать количество нагнетаемого воздуха, а, значит, и степень упругости. Такие подушки могут состоять из одной секции либо же из многих ячеек, связанных друг с другом. Во втором случае воздух перетекает из одной ячейки в другую, что создает возможности для равномерного распределения давления.
В сети Интернет можно встретить информацию об использовании в подушках таких наполнителей как просо, лен, греча и пр. Например, считается, что их можно применять при изготовлении такого приспособления, как подушка от пролежней, своими руками. Однако, в отличие от геля, пены, латекса и других наполнителей, которые обладают способностью уменьшать и перераспределять давление, принимать форму тела больного, наполнители из круп и семян очень жесткие и не адаптируются под контуры тела пациента. В результате при их использовании давление в зонах риска может увеличиваться, что повышает риск развития повреждений.
Круги от пролежней для лежачих больных
 Также для снятия давления могут быть использованы круги от пролежней – на фото видно, что они бывают различного размера. Круги диаметром до 30 сантиметров предназначены для подкладывания под голову, локти, голени, пятки. Для профилактики повреждений в области ягодиц и копчика подойдет круг диаметром 40 см. Круги большего диаметра предназначены для применения у полных пациентов.
Также для снятия давления могут быть использованы круги от пролежней – на фото видно, что они бывают различного размера. Круги диаметром до 30 сантиметров предназначены для подкладывания под голову, локти, голени, пятки. Для профилактики повреждений в области ягодиц и копчика подойдет круг диаметром 40 см. Круги большего диаметра предназначены для применения у полных пациентов.
Круги от пролежней делаются из резины, в качестве наполнителя используется воздух, реже – вода. Рекомендуется перед применением помещать их в наволочку или подкладывать под простыню, чтобы избежать возникновения раздражения в местах соприкосновения кожи с резиной.
Иногда родственники, ухаживающие за лежачим больным, задают вопрос - как сделать круг от пролежней своими руками? В действительности самостоятельно изготовить круг из резины достаточно затруднительно. Использовать же для его изготовления марлю или ткань (такие рекомендации можно встретить в Интернет) нецелесообразно, так как эти плотные материалы могут увеличивать давление в местах соприкосновения с кожей и приводить к возникновению новых повреждений.
Матрацы от пролежней для лежачих больных
Матрац от пролежней считается эффективным средством профилактики и лечения повреждений тканей у лежачих пациентов. Существуют различные виды матрацев, выбор зависит от степени поражения тканей, тяжести состояния больного, его веса и пр.
Например, можно использовать матрацы из поролона, рекомендуемая толщина – 10 см. Поролоновый матрац относится, к так называемым, статичным матрацам для пролежней. Они способствуют равномерному распределению давления тела пациента по поверхности, но не оказывают заметного дополнительного воздействия на ткани. Из современных материалов для изготовления статичных матрацев используются те же материалы, что и для подушек – пена, гель, латекс.
 Более эффективным считается использование, так называемых, динамических матрацев – их применение рекомендовано для пациентов с уже имеющимися пролежнями, высоким риском их развития, для больных, подвижность которых ограничена в течение длительного времени. Такие матрацы не только помогают равномерно распределять давление тела, но и оказывают постоянное дополнительное массажное воздействие на ткани.
Более эффективным считается использование, так называемых, динамических матрацев – их применение рекомендовано для пациентов с уже имеющимися пролежнями, высоким риском их развития, для больных, подвижность которых ограничена в течение длительного времени. Такие матрацы не только помогают равномерно распределять давление тела, но и оказывают постоянное дополнительное массажное воздействие на ткани.
Наполнителем для динамических матрацев служит воздух – он нагнетается в них при помощи специального компрессора, который прилагается к матрацу. Количество воздуха зависит от веса тела больного – чем тяжелее пациент, тем меньше воздуха должно поступать в матрац, иначе произойдет снижение эластичности, воздух не сможет свободно перемещаться по отсекам, давление на ткани возрастет. Динамические матрацы не укладываются непосредственно на кровать, а располагаются поверх основного матраца.
Существуют две разновидности динамических матрацев: ячеистые и баллонные. Ячеистый матрац против пролежней состоит из множества мелких отсеков - ячеек, между которыми может свободно перемещаться воздух. Такой матрац – подходящий вариант для пациентов, не страдающих ожирением, и с незначительными повреждениями тканей (1-2 стадия).
 В баллонных (или трубчатых) матрацах воздух нагнетается в баллоны (секции), расположенные поперечно относительно тела пациента. Происходит поочередная смена давления в каждой секции, что обеспечивает массажный эффект, улучшает кровообращение в тканях. Баллонные матрацы подходят для пациентов с большой массой тела (как правило, максимальный вес пациента, на которого может быть рассчитан матрац, указан в его характеристиках), а также с пролежнями 3-4 стадии.
В баллонных (или трубчатых) матрацах воздух нагнетается в баллоны (секции), расположенные поперечно относительно тела пациента. Происходит поочередная смена давления в каждой секции, что обеспечивает массажный эффект, улучшает кровообращение в тканях. Баллонные матрацы подходят для пациентов с большой массой тела (как правило, максимальный вес пациента, на которого может быть рассчитан матрац, указан в его характеристиках), а также с пролежнями 3-4 стадии.
Уменьшение трения – важная задача при уходе за больными с пролежнями. Для того, чтобы избежать дополнительного травмирования тканей, необходимо:
- Правильно осуществлять смену постельного белья (не тянуть простыню из-под пациента, а приподнимать его над постелью или перекатывать больного на чистую простыню);
- При проведении гигиенических процедур избегать трения, не использовать кусковое мыло, заменив его жидкими средствами. По окончании процедур высушивать кожу пациента промоканием.
- Регулярно осматривать постель пациента, устранять складки на постельном белье, крошки и другие посторонние предметы.
- Следить, чтобы одежда больного была без пуговиц и грубых швов, которые могут травмировать кожу.
Меры по устранению избыточной влажности, которая также повышает риск развития пролежней, должны включать:
- Использование постельного и нательного белья из хлопчатобумажных тканей, обеспечивающих достаточный газообмен. Белье из синтетических тканей способствует увеличению потливости и повышению влажности кожи;
- Использование одноразовых подгузников при недержании мочи и/или кала. Менять подгузники необходимо каждые четыре часа (независимо от частоты мочеиспусканий), а также сразу после дефекации (опорожнения кишечника) с последующими гигиеническими мероприятиями;
- Поддержание в комнате, где находится пациент, оптимальной микросреды – температура воздуха не должна превышать 18-20 градусов Цельсия, т.к. пребывание больного в жарком помещении способствует активации потоотделения и повышению влажности кожи.
Местные препараты от пролежней
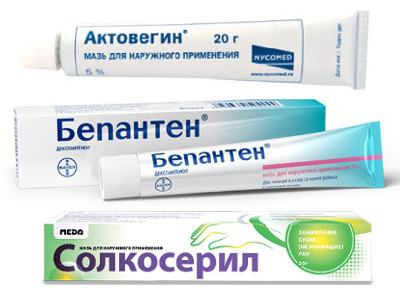 Чем лечат пролежни у лежачих больных в домашних условиях? Выбор средств, оказывающих местное действие на область поражения, зависит от стадии процесса, глубины и обширности некроза (участка гибели клеток), а также наличия гнойных осложнений.
Чем лечат пролежни у лежачих больных в домашних условиях? Выбор средств, оказывающих местное действие на область поражения, зависит от стадии процесса, глубины и обширности некроза (участка гибели клеток), а также наличия гнойных осложнений.
Так, если речь идет о такой проблеме, как пролежни (1 стадия), лечение должно основываться, прежде всего, на устранении факторов, вызвавших повреждение: о мерах, касающихся снижения давления, влажности, трения, уже было сказано ранее. Поскольку на начальной стадии целостность кожи не нарушена (жизнедеятельность клеток угнетена, но гибель еще не наступила), риск развития инфекционных осложнений невысок, применение заживляющих средств и антибиотиков местного действия не будет актуальным. Добиться благоприятного результата – предотвращения гибели клеток – поможет применение препаратов, активирующих кровообращение в зоне повреждения.
Когда происходит гибель клеток (некротические изменения) и наблюдается нарушение целостности кожных покровов (пролежни 2 стадии), лечение должно включать препараты местного действия, стимулирующие процессы восстановления (регенерации) тканей, противовоспалительные средства, антибиотики местного действия и т.п.
Важно помнить, что перед тем как использовать то или иное лекарство от пролежней для лежачих больных, необходимо посоветоваться с лечащим врачом.
Ниже в таблице представлены различные препараты от пролежней для лежачих больных (местного действия) а также обозначены цели, на достижение которых направлено применение данных средств. Предоставленная информация соответствует рекомендациям д.м.н. профессора М.Д. Дибирова (кафедра хирургических болезней и клинической ангиологии МГМСУ им. А.И. Евдокимова).
|
Цель применения местных средств |
Препараты (или группы препаратов)
|
|---|---|
|
Улучшение кровообращения в тканях, активация обменных процессов, регенерации клеток |
Актовегин, Солкосерил, Метилурацил, Бепантен |
|
Устранение погибших клеток |
Некролитические препараты (способствующие устранению очагов некроза), в состав которых входят ферменты: коллагеназа, трипсин и пр. |
|
Предупреждение развития инфекции и борьба с возникшими гнойными осложнениями |
Местные антибактериальные и противогрибковые средства |
|
Уменьшение воспалительных проявлений в очаге |
Гормональные противовоспалительные средства местного действия (содержат вещества, аналогичные гормонам коры надпочечников, обладающие способностью снимать воспаление) |
Также одной из задач, на которую должно быть направлено лечение некроза кожи, мягких тканей медикаментами, является устранение избытка жидкости, которая образуется в результате воспаления в пролежневой ране. С этой целью могут назначаться мази, содержащие цинк. Эти средства помогают уменьшать воспалительные проявления, «подсушивать» рану, обладают некоторым противомикробным действием.
В работе «Пролежни. Профилактика и лечение» профессор М.Д. Дибиров указывает, что уже на ранних стадиях развития повреждения необходимо ежедневно проводить туалет места повреждения (промывать участок возникновения пролежня), чтобы снизить риск присоединения инфекции. Однако для этих целей не рекомендуется применять средства, содержащие йод и хлор (в том числе спиртовой раствор йода, хлоргексидин и пр.).
Это связано с тем, что данные препараты действуют агрессивно, нарушают проницаемость мембран клеток, усугубляя обменные нарушения, а также могут уничтожать иммунные клетки, мигрировавшие в рану для уничтожения чужеродных микробов. По мнению профессора для обработки раны рекомендуется использовать обычный физиологический раствор (его можно приготовить в домашних условиях: 1 ч/л соли на 1 литр воды). После окончания обработки поврежденный участок необходимо тщательно просушить (промакиванием, без трения).
Повязки при пролежнях
Также профессор М.Д. Дибиров считает, что при такой проблеме как пролежни (начальная стадия), в лечение рекомендуется включать использование повязок. При незначительных повреждениях оптимальным вариантом являются пленочные повязки из полиуретана, обладающие эффектом «второй кожи»: они не блокируют доступ воздуха к пораженному участку и не препятствуют испарению влаги с поверхности кожи. В то же время такие повязки обеспечивают защиту от механических повреждений и от попадания извне болезнетворных микробов. Они прозрачны, что дает возможность наблюдать за изменениями в поврежденной области, не травмируя рану.
Повязки – эффективные средства от пролежней в домашних условиях, особенно те из них, которые помимо основного эффекта (защита от повреждений и инфекции) обладают дополнительными лечебными свойствами, – так называемые, интерактивные повязки.
|
Вид повязки |
Лечебные свойства |
|---|---|
|
Гидроколлоидные |
Содержат вещества, которые при контакте с жидкостью, образующейся в пролежневой ране, превращаются в гель, впитывающий выделения. Формируют в зоне повреждения среду, благоприятную для заживления. Могут использоваться как для влажных, так и для сухих ран. |
|
Гидрогелевые |
В их состав входят особые полимеры (гидрогели), которые позволяют поддерживать в ране среду, благоприятную для протекания процессов регенерации (заживления). Способствуют отторжению погибших клеток, очищению раны. |
|
Альгинатные |
Содержат особые волокна, полученные из водорослей, обладающие высокой способностью к впитыванию жидких (в том числе гнойных) выделений из раны. Формируют благоприятную среду для заживления. При помещении в рану (язву) принимают её форму, обеспечивая защиту от проникновения инфекции. |
При решении вопроса, как лечить пролежни в домашних условиях при помощи повязок, необходимо помнить, что применение традиционных перевязочных средств (марли, бинты) не рекомендовано, так как они могут усилить повреждение кожи за счет трения. Они обладают способностью «прилипать» к ране, что будет приводить к её дополнительному травмированию при перевязке.
Препараты общего действия при лечении пролежней
 Помимо применения местных средств лечащий врач может назначить то или иное лекарство от пролежней в домашних условиях, обладающее общим воздействием на организм. Прежде всего, речь идет о препаратах, действие которых направлено на лечение основного заболевания. Особенно это актуально для ситуаций, когда возникновение повреждений кожи и глубжележащих тканей вызвано не только внешними, но и внутренними факторами, о которых упоминалось выше.
Помимо применения местных средств лечащий врач может назначить то или иное лекарство от пролежней в домашних условиях, обладающее общим воздействием на организм. Прежде всего, речь идет о препаратах, действие которых направлено на лечение основного заболевания. Особенно это актуально для ситуаций, когда возникновение повреждений кожи и глубжележащих тканей вызвано не только внешними, но и внутренними факторами, о которых упоминалось выше.
Могут назначаться препараты, улучшающие обменные процессы в нервной и мышечной ткани, стимулирующие кровоснабжение, витаминные комплексы. Особенно актуально применение витаминов группы В, а также аскорбиновой кислоты – витамина С.
Также важно понимать, что пролежневые раны – это входные ворота для болезнетворных микробов. В случае присоединения инфекции врач может назначить антибиотики при пролежнях внутрь (через рот, внутримышечно, внутривенно) наряду с местными антибактериальными средствами.
Необходимо помнить, что при такой проблеме, как гнойные пролежни, лечение в домашних условиях может быть небезопасно. У многих лежачих больных ослаблен иммунитет, поэтому инфекция быстро распространяется на окружающие ткани, приводят к воспалению в других органах. Кроме того, высок риск развития сепсиса (заражения крови) – смертельно опасного осложнения!
Поэтому только лечащий врач может грамотно определить тактику ведения больного с пролежнями в случае присоединения инфекции мягких тканей: антибиотики (для местного и общего лечения), госпитализация пациента, хирургическое вмешательство – чем раньше будут приняты адекватные меры для лечения инфекционных осложнений, тем выше вероятность благоприятного исхода.
Питание при пролежнях
 При ответе на вопрос «как вылечить пролежни у лежачего больного в домашних условиях», необходимо помнить о роли полноценного питания как важного условия решения данной проблемы. Так, для протекания восстановительных процессов (регенерации) тканей в зоне повреждения, то есть строительства новых клеток, необходимо поступление в организм достаточного количества белка.
При ответе на вопрос «как вылечить пролежни у лежачего больного в домашних условиях», необходимо помнить о роли полноценного питания как важного условия решения данной проблемы. Так, для протекания восстановительных процессов (регенерации) тканей в зоне повреждения, то есть строительства новых клеток, необходимо поступление в организм достаточного количества белка.
Кроме того, у людей, вынужденных вести малоподвижный образ жизни, развивается атрофия мышц – уменьшение массы и объема мышечной ткани, что приводит к дальнейшему снижению общего тонуса, прогрессированию дефицита микровибрации и т.д. Белковая пища обеспечит организм строительным материалом, необходимым для восстановления тканей.
Согласно Протоколу ведения больных с пролежнями, в рацион больного с ограниченной подвижностью ежедневно должно входить не менее 120 г. белка, который можно получать как из животных (мясо, рыба, птица, молоко и молочные продукты), так и растительных (орехи, бобовые и др.) продуктов.
Также важно, чтобы рацион был богат витаминами, прежде всего витамином С, необходимым для полноценной деятельности иммунной системы (что актуально для профилактики инфекционных осложнений). В рекомендациях по ведению пациентов с пролежнями указано, что суточная дозировка аскорбиновой кислоты (витамина С) должна составлять 500-1000 мг. Наиболее богаты этим витамином следующие продукты:
- Шиповник (1000 мг/100 г.)
- Сладкий перец (250 мг/100г.)
- Облепиха (200 мг/100г.)
- Черная смородина (200 мг/100г.)
- Киви (180 мг/100г.)
- Капуста брюссельская (100 мг/100г.)
Массаж при пролежнях
В телевизионной программе известного доктора Елены Малышевой в качестве средства, препятствующего возникновению пролежней, рассматривается массаж. Эта мера актуальна и для больных с уже имеющимися повреждениями, так как наличие поражения на одном участке приводит к еще большему ограничению подвижности и способствует развитию новых очагов поражения кожи и мягких тканей. Для стимуляции кровообращения рекомендуется ежедневно растирать тело больного рукой в специальной варежке, на которую нанесен камфорный спирт (10%).
В Протоколе ведения больных с пролежнями массаж также рассматривается в качестве профилактической меры развития новых поражений. Однако указывается, что массаж нельзя проводить в области костных выступов, необходимо ограничиться массажными движениями вокруг этих зон. Также ни в коем случае нельзя проводить массаж в зонах, где уже имеются нарушения целостности кожи и глубжележащих тканей.
Фонирование - эффективный метод лечения пролежней
 Как вылечить пролежни в домашних условиях? В качестве эффективной методики, позволяющей ускорить заживление имеющихся повреждений, предотвратить появление новых, а также оказать благотворное влияние на весь организм может рассматриваться виброакустическая терапия. Эффективность и безопасность применения медицинских аппаратов Витафон в лечении различных заболеваний доказана множеством исследований.
Как вылечить пролежни в домашних условиях? В качестве эффективной методики, позволяющей ускорить заживление имеющихся повреждений, предотвратить появление новых, а также оказать благотворное влияние на весь организм может рассматриваться виброакустическая терапия. Эффективность и безопасность применения медицинских аппаратов Витафон в лечении различных заболеваний доказана множеством исследований.
Результативность использования виброакустической терапии связана с её способностью повышать общий микровибрационный фон в организме. Пациент, вынужденный вести малоподвижный образ жизни, страдает от выраженного дефицита микровибрации мышечных клеток, связанного с отсутствием движения, что приводит к нарушениями во всех органах и тканях. Виброакустическая терапия – уникальная возможность насытить организм ценнейшим ресурсом при недостатке движений.
Какие задачи можно решить с помощью аппаратов Витафон у пациентов с ограниченной подвижностью?
- Улучшить кровоснабжение всех участков тела, в том числе кожи и мышц в области развития пролежней. При этом активизируются обменные процессы в тканях, улучшается питание клеток, обеспечение их кислородом, что снижает риск их гибели;
- Стимулировать процессы выведения (утилизации) погибших и поврежденных клеток, являющихся средой для развития инфекции, из зоны некроза. Это снижает риск гнойных осложнений и создает условия для обновления (регенерации) тканей в зоне пролежня;
- Вывести из организма яды и шлаки, образующиеся в результате гибели и распада клеток и болезнетворных микробов, что оказывает благотворное воздействие на работу всего организма;
- Активировать общий и местный иммунитет за счет улучшения работы лимфатической системы, что также снижает вероятность возникновения инфекционных осложнений у пациентов с пролежнями;
- Повысить общий микровибрационный фон организма, что благоприятно скажется на течении основного заболевания, предотвратит дальнейшее снижение объема мышечной ткани, повысит общий тонус организма.
Оптимальным решением для лежачего пациента будет использование виброакустического матраца (в составе медицинского аппарата Витафон-2). Входящие в его состав 8 виброфонов обеспечивают воздействие единовременно на область пролежней и окружающие ткани. Аппарат может работать в автоматическом режиме до 14 часов, обеспечивая организм непрерывным и дозированным воздействием, - автоматическое включение происходит на 3 минуты через каждые 24 минуты.
Как лечить и вылечить пролежни у лежачих больных в домашних условиях?
 Таким образом, для того, чтобы понять, как лечить пролежни у лежачих больных в домашних условиях, необходимо знать причины развития этих повреждений и разбираться в особенностях ухода за пациентами с ограниченной подвижностью.
Таким образом, для того, чтобы понять, как лечить пролежни у лежачих больных в домашних условиях, необходимо знать причины развития этих повреждений и разбираться в особенностях ухода за пациентами с ограниченной подвижностью.
Основная задача – вовремя заметить первые признаки развития повреждений кожи и глубжележащих тканей и принять необходимые меры, чтобы предотвратить дальнейшее развитие процесса и возникновение опасных осложнений. Пролежни 1 и 2 стадии характеризуются минимальными изменениями со стороны тканей, справиться с которыми достаточно просто. Достаточно провести ряд мероприятий, включающих:
- Правильный уход, предполагающий устранение причин возникновения пролежней: регулярную смену положения пациента в кровати, своевременный туалет кожных покровов и пр.
- Использование специальных средств, способствующих предотвращению развития пролежней: матрацев, подушек, кругов.
- Виброакустическая терапия (аппараты Витафон) для ресурсной поддержки организма.
- Правильное питание (достаточное количество белка и витаминов)
- Регулярный массаж.
- Местное лечение – использование препаратов, обладающих антибактериальными, заживляющими свойствами и т.п., а также специальных повязок.
- Прием препаратов общего действия, в том числе (при необходимости), антибиотиков по назначению врача.
В то же время лечение пролежней 3 степени, при которых наблюдается поражение мышц, а также 4 степени, затрагивающей глубокие слои тканей вплоть до кости, при нахождении пациента дома может быть достаточно затруднительным и не давать должного эффекта. Это связано с высоким риском возникновения инфекционных осложнений, вплоть до развития сепсиса (заражения крови). Для того, чтобы своевременно обнаружить опасность и принять необходимые меры, такой пациент должен постоянно находиться под наблюдением врача.
Поэтому если процесс зашел далеко, не стоит думать о том, как лечить глубокие пролежни в домашних условиях, а необходимо как можно быстрее обращаться к лечащему врачу, который сможет решить вопрос о госпитализации пациента. Наличие обширных и глубоких ран (3-4 стадия) часто является показанием к проведению операций: хирург удаляет омертвевшие участки кожи, мышц, костей, а образовавшийся дефект заполняет тканями (лоскуты кожи, соединительной ткани и мышц), которые берутся с других участков тела пациента.
Особенно важно вовремя принять меры, когда речь идет о пациентах с поражениями нервной системы, обменными и сосудистыми нарушениями. В таких случаях осложнения могут развиваться достаточно быстро. Поэтому, если, несмотря на проводимое лечение в домашних условиях, заживление не происходит, и процесс продолжает прогрессировать, необходимо обращаться за помощью!
 Как вылечить пролежни в домашних условиях? Достичь положительного эффекта в лечении поражений кожи и мягких тканей у лежачих больных поможет виброакустическая терапия. Применение аппаратов Витафон позволяет оказывать местное воздействие на область поражения, предотвращая усугубление процесса и присоединение инфекционных осложнений. Также насыщение организма целебной энергией микровибрации способствует очищению организма от погибших клеток, шлаков и ядов, улучшает кровообращение и обменные процессы в тканях, укрепляет иммунитет и дает силы на борьбу как с основным заболеваниям, так и с изменениями, лежащими в основе развития пролежней.
Как вылечить пролежни в домашних условиях? Достичь положительного эффекта в лечении поражений кожи и мягких тканей у лежачих больных поможет виброакустическая терапия. Применение аппаратов Витафон позволяет оказывать местное воздействие на область поражения, предотвращая усугубление процесса и присоединение инфекционных осложнений. Также насыщение организма целебной энергией микровибрации способствует очищению организма от погибших клеток, шлаков и ядов, улучшает кровообращение и обменные процессы в тканях, укрепляет иммунитет и дает силы на борьбу как с основным заболеваниям, так и с изменениями, лежащими в основе развития пролежней.
 |
Если у Вас возникли вопросы оставьте заявку на обратный звонок
и мы обязательно перезвоним Вам! |
Список использованной литературы:
- Басков А.В. Особенности хирургического лечения пролежней разной локализации / НИИ нейрохирургии им. академика Н.Н. Бурденко, М, 2002 г.
- Дибиров М.Д. Пролежни. Профилактика и лечение / Медицинский совет, №5-6, 2013 г.
- Воробьев А.А. Лечение пролежней у спинальных больных / Бюллетень Волгоградского научного центра РАМН. – 2007 г. – № 2.
- Климиашвили А.Д. Профилактика и лечение пролежней / Русский медицинский журнал. – 2004 г. – Т. 12, № 12.
- Микровибрационная энергетика и качество жизни / «Врач» №7 / 2014 г.
- Протокол ведения больных. Пролежни. /Приложение к приказу Минздрава России от 17.04.02, №123.
- Федоров В.А., Ковеленов А.Ю., Логинов Г.Н. и др. Ресурсы организма – новый подход к выявлению причин возникновения заболеваний и методам их лечения / СПб: СпецЛит, 2012 г.
Автор статьи: врач Климова В.В. (Санкт-Петербург)
Вы можете задавать вопросы (ниже) по теме статьи и мы постараемся на них квалифицированно ответить!
.jpg)







 1 стадия (начальная) связана с нарушением кровообращения в коже без появления внешних её повреждений (значительная гибель клеток на этом этапе еще не происходит). Сначала кожа бледнеет, затем развивается покраснение, которое не исчезает после прекращения давления, затем приобретает голубоватый или синеватый оттенок, появляется отечность.
1 стадия (начальная) связана с нарушением кровообращения в коже без появления внешних её повреждений (значительная гибель клеток на этом этапе еще не происходит). Сначала кожа бледнеет, затем развивается покраснение, которое не исчезает после прекращения давления, затем приобретает голубоватый или синеватый оттенок, появляется отечность.

 4 стадия самая тяжелая, поражаются все слои мягких тканей (кожа, клетчатка, мышцы) вплоть до костей, пролежень представляет из себя глубокую рану, на дне могут быть заметны сухожилия и костная ткань. В случае присоединения инфекции в воспалительный процесс могут вовлекаться кости (развивается, так называемый, контактный остеомиелит), суставы (гнойный артрит).
4 стадия самая тяжелая, поражаются все слои мягких тканей (кожа, клетчатка, мышцы) вплоть до костей, пролежень представляет из себя глубокую рану, на дне могут быть заметны сухожилия и костная ткань. В случае присоединения инфекции в воспалительный процесс могут вовлекаться кости (развивается, так называемый, контактный остеомиелит), суставы (гнойный артрит).


 Такие кровати могут включать несколько секций (2-4), позволяющих менять положение тела пациента в конкретной области: приподнимать и опускать головной конец (о чем уже упоминалось в описании положения Фаулера), ножной конец и область таза и поясницы. Все это позволяет избегать застойных явлений в тканях, снимать напряжение в области мышц, что важно для лечения и профилактики пролежней.
Такие кровати могут включать несколько секций (2-4), позволяющих менять положение тела пациента в конкретной области: приподнимать и опускать головной конец (о чем уже упоминалось в описании положения Фаулера), ножной конец и область таза и поясницы. Все это позволяет избегать застойных явлений в тканях, снимать напряжение в области мышц, что важно для лечения и профилактики пролежней.
 Контурные (имеющие анатомическую форму) – например, подушка от пролежней для области ягодиц, повторяющая их форму.
Контурные (имеющие анатомическую форму) – например, подушка от пролежней для области ягодиц, повторяющая их форму.


