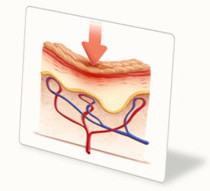
 Пролежни – это участки омертвения тканей у больных, вынужденных вести малоподвижный образ жизни. Их появление не только причиняет дополнительные страдания пациенту, но и может стать причиной развития тяжелых осложнений и даже гибели человека. Что делать, если Вы или Ваши близкие столкнулись с подобной проблемой?
Пролежни – это участки омертвения тканей у больных, вынужденных вести малоподвижный образ жизни. Их появление не только причиняет дополнительные страдания пациенту, но и может стать причиной развития тяжелых осложнений и даже гибели человека. Что делать, если Вы или Ваши близкие столкнулись с подобной проблемой?
Эта статья - помощь для тех, кто хочет узнать все о пролежнях: от чего они возникают, как вовремя заподозрить их появление, как они могут отразиться на здоровье человека и можно ли умереть от пролежней. Также мы коснемся вопроса о том, какие существуют современные методы их профилактики и лечения.
Автор статьи: врач Климова В.В.
Оглавление:
- Что такое пролежни?
- От чего появляются пролежни?
- Чем опасны пролежни?
- Симптомы и признаки
- Диагностика пролежней
- Что делать, чтобы не было пролежней
- Список литературы
Что такое пролежни?

Тяжелые операции, требующие длительного соблюдения постельного режима. Травмы, надолго (или навсегда) ограничивающие подвижность пациента. Выраженное истощение, связанное с каким-либо заболеванием или с жизненными ситуациями. Коматозные состояния, при которых человек может дни, месяцы и даже годы находиться без сознания. Ситуаций, при которых могут возникать пролежни на теле, не так уж мало.
Пролежни возникают у 15-20% пациентов, находящихся на лечении в стационарах: это данные, представленные в документе Минздрава РФ «Протокол ведения больных. Пролежни» (2002г). В протоколе также сообщается, что данное осложнение существенно повышает стоимость лечения больных, так как увеличивается время нахождения пациента в стационаре, требуются дополнительные препараты, средства по уходу и пр.
«Также нужно учитывать и нематериальные затраты: тяжелые физические и моральные страдания, испытываемые пациентом», - указывается в протоколе. В то же время, как сообщают составители документа, «адекватная профилактика пролежней позволяет предупредить их развитие у пациентов группы риска более чем в 80% случаев»!
Итак, пролежни, - что это такое? Это омертвение (некроз) мягких тканей и кожи, возникающий у человека, который долго находится в неподвижном состоянии. Хирурги часто характеризуют эти повреждения как «некротические язвы, образующиеся вследствие давления» (А.Д. Климиашвили 2004 г.).
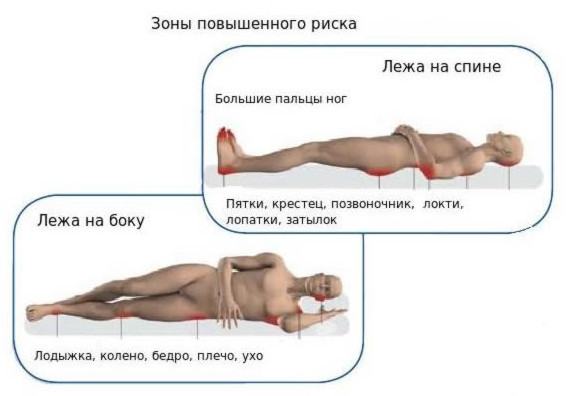
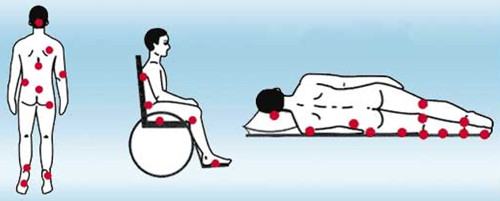
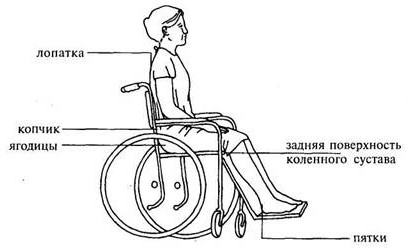 Самые частые места образования пролежней – это участки тела, в которых имеется мало жировой ткани (клетчатки), смягчающей давление. Поэтому чем более выражено истощение у больного, тем выше риск развития данной проблемы. Также места их возникновения зависят от положения пациента – лежа на спине, на боку, сидя.
Самые частые места образования пролежней – это участки тела, в которых имеется мало жировой ткани (клетчатки), смягчающей давление. Поэтому чем более выражено истощение у больного, тем выше риск развития данной проблемы. Также места их возникновения зависят от положения пациента – лежа на спине, на боку, сидя.
По данным, представленным в Протоколе ведения больных, самые распространенные места возникновения пролежней – это грудной отдел позвоночника, крестец, большие вертела бедренной кости, пятки, локти, ушные раковины.
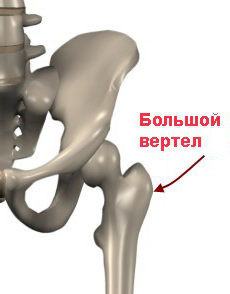 Также места возможного образования пролежней – затылок, лопатки, лодыжки, пальцы стоп. То есть выступающие части тела, в которых жировой ткани мало или она практически отсутствует (особенно при истощении), соприкасающиеся с твердыми поверхностями, на которых больной лежит или сидит.
Также места возможного образования пролежней – затылок, лопатки, лодыжки, пальцы стоп. То есть выступающие части тела, в которых жировой ткани мало или она практически отсутствует (особенно при истощении), соприкасающиеся с твердыми поверхностями, на которых больной лежит или сидит.
Кроме того, возможные места появления пролежней – это участки, где происходит соприкосновение кожи и гипсовой повязки, шины, корсета, ортопедического аппарата, плохо подогнанного протеза, которые оказывают постоянное давление на кожу и глубжележащие ткани, приводя к их повреждению.
Например, при такой травме, как перелом шейки бедра, часто встречающейся в пожилом возрасте, при которой пациенты оказываются надолго (месяцы и даже годы) прикованными к постели, нередко начинается образование пролежней в области крестца и ягодиц, а также в местах давления гипсовой повязки.
К образованию пролежней может приводить даже давление катетеров, используемых для введения лекарств, находящихся в сосудах в течение длительного времени, а также уретральных катетеров, которые применяются для отведения мочи из мочеиспускательного канала или мочевого пузыря. Подобные повреждения имеют небольшой размер, однако могут стать причиной присоединения инфекции и развития воспалительных процессов в тканях, а также заражения крови.
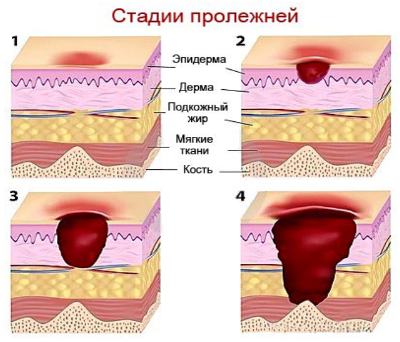 Как выглядят пролежни? Это зависит от стадии их развития. В Протоколе ведения больных говорится о четырех стадиях процесса. В самом начале (1 стадия) может быть заметно лишь покраснение на коже, которое не исчезает сразу после прекращения давления. В процесс вовлекается лишь верхний слой кожи (эпидермис), повреждения кожных покровов нет. На 2 стадии уже наблюдается нарушение целостности кожи, связанное с гибелью (некрозом) клеток кожи, поражаются верхний и глубокий слои кожи (эпидермис и дерма).
Как выглядят пролежни? Это зависит от стадии их развития. В Протоколе ведения больных говорится о четырех стадиях процесса. В самом начале (1 стадия) может быть заметно лишь покраснение на коже, которое не исчезает сразу после прекращения давления. В процесс вовлекается лишь верхний слой кожи (эпидермис), повреждения кожных покровов нет. На 2 стадии уже наблюдается нарушение целостности кожи, связанное с гибелью (некрозом) клеток кожи, поражаются верхний и глубокий слои кожи (эпидермис и дерма).
Когда же речь идет о 3 стадии, пролежень – это уже достаточно глубокая язва, пронизывающая подкожную клетчатку и доходящая до мышечного слоя. В 4 стадии наблюдается некроз (гибель) клеток всех мягких тканей – кожи, клетчатки, мышц. Поражение напоминает уже не столько язву, сколько глубокую полость, в которой могут быть видны сухожилия и кости. Подробнее о стадиях, видах и классификации пролежней, можно прочитать в этой статье.
Чтобы понять, что такое пролежни, можно посмотреть на фотографии:
1 стадия – заметно стойкое покраснение кожи без её повреждения и образования язвы.
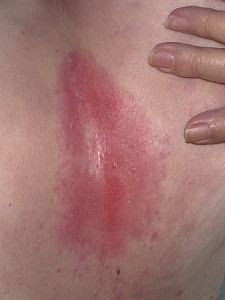
2 стадия – здесь мы видим характерные пролежни у лежачих больных – на фото заметно, что повреждение затрагивает верхние слои кожных покровов.
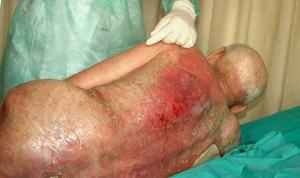
3 стадия – пролежень, изображенный на фото, характеризуется наличием язвы с глубоким поражением кожи, но не затрагивающий мышечную ткань.
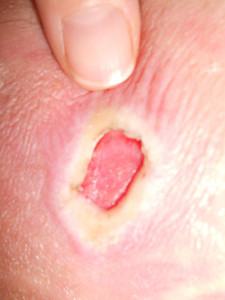
4 стадия – глубокое поражение всех слоев мягких тканей (кожи, подкожной клетчатки, мышц) с формированием полости. Такие пролежни часто возникают на спине и в области ягодиц.
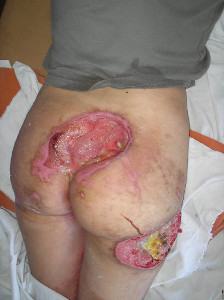
Таким образом, пролежни – это, по сути дела, открытая рана (особенно в 3-4 стадии). Учитывая, что они чаще всего развиваются у ослабленных больных, очень высок риск присоединения инфекции кожи и мягких тканей у таких пациентов. Такие осложнения у людей, находящихся в больнице, часто вызываются, так называемой, госпитальной инфекцией: определенными микроорганизмами (стафилококк, синегнойная палочка, кишечная палочка и др.), которые, как правило, имеют низкую чувствительность к антибиотикам.
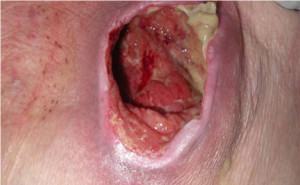 Присоединение инфекции существенно затрудняет лечение пролежней: образуются долго незаживающие язвы, существует риск развития таких серьезных осложнений как остеомиелит (воспаление костной тканей), заражение крови (сепсис), значительно повышающих вероятность гибели человека.
Присоединение инфекции существенно затрудняет лечение пролежней: образуются долго незаживающие язвы, существует риск развития таких серьезных осложнений как остеомиелит (воспаление костной тканей), заражение крови (сепсис), значительно повышающих вероятность гибели человека.
Поэтому в Протоколе ведения больных с пролежнями особое внимание рекомендуется уделять профилактике таких осложнений: вовремя диагностировать присоединяющиеся гнойные заболевания мягких тканей. Признаки, на которые необходимо обращать внимание для своевременного выявления инфекций, - это появление гноя в ране, развитие отечности её краев, жалобы на боль в области поражения.
Однако даже если при осмотре пролежня не выявляются такие признаки, как нагноение, отек мягких тканей, свидетельствующих о том, что развивается воспаление мягких тканей, врачам рекомендуется регулярно проводить, так называемое бактериологическое исследование. Оно заключается в том, что из язвы или полости берется жидкость (мазок или пункция при помощи шприца), а полученный материал помещается («высеивается») на питательные среды, обеспечивающие рост микробов. Данный метод позволяет вовремя обнаружить возбудителей инфекционных процессов и принять меры против развития воспаления.
От чего появляются пролежни?
Название «пролежень», возникшее от слова «пролеживать», равно как и обозначающий данное поражение латинский термин decubitus (декубитус), происходящий от слова decumbere, что значит «лежать», не отражает современных представлений о причинах развития этого явления. Потому что:
- во-первых, подобные проблемы наблюдаются и у сидячих больных;
- во-вторых, длительное пребывание в неподвижности (сидя или лежа) – это лишь одна из причин их образования.
Таким образом, несмотря на то, что определение «пролежни» по прежнему используется в медицине, необходимо учитывать различные факторы (помимо непосредственно «пролеживания»), которые приводят к их возникновению, чтобы применять эффективные методы их профилактики и лечения.
Итак, какие же существуют причины возникновения пролежней?
-
Давление (сдавливание) тканей
Жизнь каждой клетки организма поддерживается благодаря питательным веществам и кислороду, которые поступают к ней вместе с током крови по мельчайшим сосудам – капиллярам. Кроме того, по кровеносным и лимфатическим сосудам осуществляется отведение из клеток продуктов их жизнедеятельности и погибших клеток.
Как начинаются пролежни? Когда человек в течение какого-то времени остается в неподвижном положении, в участках тела (прежде всего, в местах, где между костной тканью и кожей имеется минимальная прослойка мышц и жировой ткани), соприкасающихся с твердой поверхностью, пережимаются капилляры и нервы, регулирующие обмен веществ в тканях. В результате клетки начинают страдать от дефицита питательных веществ и кислорода.
Также вследствие пережатия кровеносных и лимфатических сосудов нарушается выведение из клеток переработанных веществ, они начинают накапливаться, негативно влияя на состояние здоровых клеток, которые также начинают гибнуть. Сначала эти изменения обратимы и при прекращении давления исчезают без всяких последствий. Если же не принять вовремя мер, происходит массовая гибель клеток.
По данным А.Д. Климиашвили (кафедра госпитальной хирургии, экспериментальной и клинической хирургии, Российского научно-исследовательского медицинского университета им. Н.И. Пирогова, Москва), образование пролежней начинается, когда на ткани оказывается непрерывное давление от 70 мм рт. ст. в течение 2 часов.
У лежащего на спине человека давление в области затылка, крестца, пяток и ягодиц, в среднем, составляет около 60 мм рт. ст. Оно может увеличиваться за счет большой массы тела пациента, дополнительного веса одежды, одеяла и достигать 70 мм рт. ст. Поэтому в данных участках пролежни могут возникать уже через два часа пребывания больного в неподвижности. Именно поэтому рекомендуется менять положение тела у больных, неспособных к самостоятельному движению, каждые 2 часа.
Когда пациент лежит на животе, наибольшему давлению – около 50 мм рт. ст. – подвергаются грудная клетка и колени. Поэтому для возникновения повреждений в этих местах требуется больше времени (от 3 и более часов), однако и здесь возможно увеличение давления из-за большого веса больного и дополнительных факторов (вес одеяла, одежды и пр.).
-
Сдвиг (смещение) тканей
Как образуются пролежни, связанные со сдвигом тканей? Как указывает в своих работах д.м.н., профессор кафедры хирургических болезней и клинической ангиологии МГМСУ М.Д. Дибиров, они нередко возникают при «сползании» лежачего пациента в кровати. Дело в том, что многих лежачих больных в стационарах размещают на, так называемых, функциональных кроватях, у которых приподнимается головной конец. Кроме того, иногда под голову и спину больного подкладываются подушки и валики, приподнимающие голову и спину. Приподнимать головной конец кровати необходимо для более комфортного пребывания пациента в постели – это снимает нагрузку с шейного отдела позвоночника, создает удобства для принятия пищи. Однако при этом необходимо, чтобы ноги пациента имели опору, иначе тело начинает сползать, происходит сдвиг глубжележащих тканей (подкожной клетчатки, мышц) относительно неподвижной кожи. При этом происходит перегиб сосудов, питающих мышечную ткань, образование тромбов (сгустков крови) и их разрыв. Чаще всего подобные повреждения возникают в области крестца.
Именно со смещением тканей часто бывает связано развитие внутренних (экзогенных) пролежней. Это ситуации, когда массовая гибель мышечных клеток, обусловленная нарушением поступления кислорода и питательных веществ, происходит при внешне неповрежденных кожных покровах. Пережатие нервных волокон приводит к снижению чувствительности в местах развития этих осложнений, что также затрудняет своевременную диагностику. Поэтому в таких ситуациях может быстрее присоединяться инфекция мягких тканей, что негативно сказывается на общем состоянии пациента, и может стать причиной заражения крови (сепсиса) и гибели пациента.
-
Трение
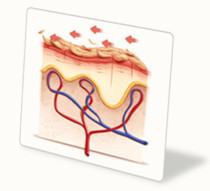 Складки на постельном белье, грубая одежда, швы на белье, пуговицы и пр. – все это становится причиной трения, в результате чего «слущивается» защитный слой кожи и возникает её повреждение. Пролежни, которые образовались в результате трения, чаще наблюдаются в области локтей, пяток, коленей, лопаток, ягодиц – в зависимости от положения больного.
Складки на постельном белье, грубая одежда, швы на белье, пуговицы и пр. – все это становится причиной трения, в результате чего «слущивается» защитный слой кожи и возникает её повреждение. Пролежни, которые образовались в результате трения, чаще наблюдаются в области локтей, пяток, коленей, лопаток, ягодиц – в зависимости от положения больного.
Также травмирование кожи и глубжележащих тканей, связанное с трением, может возникать при неправильной технике смены постельного белья, когда простыни «вытягивают» из-под неподвижно лежащего больного. Нарушение целостности кожи грозит присоединением инфекционных процессов.
-
Влажность
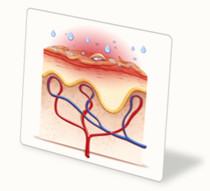 Повышенная влажность кожи - один из важнейших факторов, способствующих образованию пролежней. Она может быть связана с интенсивным отделением пота, что бывает обусловлено как неблагоприятным микроклиматом в помещении, где находится больной (сухой, жаркий воздух), так и внутренними проблемами (воспалительные процессы, сопровождающиеся повышением температуры тела, нарушение регуляции потоотделения и пр.).
Повышенная влажность кожи - один из важнейших факторов, способствующих образованию пролежней. Она может быть связана с интенсивным отделением пота, что бывает обусловлено как неблагоприятным микроклиматом в помещении, где находится больной (сухой, жаркий воздух), так и внутренними проблемами (воспалительные процессы, сопровождающиеся повышением температуры тела, нарушение регуляции потоотделения и пр.).
Также причиной повышенной влажности, приводящей к возникновению пролежней, может быть недержание мочи и кала, особенно при несоблюдении правил ухода за больным. Постоянное намокание кожи приводит к её пропитыванию влагой и набуханию (в медицине используется термин «мацерация»), разрываются связи между клетками сначала поверхностных, а затем и более глубоких слоев.
Повышенная влажность увеличивает трение кожи о поверхности, повышает «сцепление» кожи с ними, что увеличивает вероятность появления микротравм. Постепенно кожа источается, на ней появляются трещины и потертости, она начинает слущиваться. При недержании кала и мочи к изменениям кожи, обусловленным влажностью, присоединяется раздражение, вызванное кислотами, содержащимися в этих физиологических жидкостях.
Внешние и внутренние факторы риска развития пролежней
 Когда мы говорим о такой проблеме как пролежни, причины их возникновения могут быть связаны не только с непосредственным воздействием на кожу сил трения, давления, сдвига тканей и влажности. Важную роль в их развитии играют как условия, в которых находится пациент и особенности ухода за ним (внешние факторы), так и состояние организма (иммунитета) и наличие различных заболеваний (внутренние факторы).
Когда мы говорим о такой проблеме как пролежни, причины их возникновения могут быть связаны не только с непосредственным воздействием на кожу сил трения, давления, сдвига тканей и влажности. Важную роль в их развитии играют как условия, в которых находится пациент и особенности ухода за ним (внешние факторы), так и состояние организма (иммунитета) и наличие различных заболеваний (внутренние факторы).
Например, наиболее высокий риск возникновения пролежней существует у больных с тяжелыми травмами позвоночника и спинного мозга – вероятность их развития при неправильном уходе составляет до 95% (М.А. Курбанов, 1985г). Это обусловлено тем, что при таких травмах нарушается нервная регуляция питания тканей, в том числе кожи, в клетках начинают страдать обменные процессы.
Поэтому пролежни, которые возникают у пациентов с повреждениями нервной системы, называют нейротрофическим («трофия» в переводе с латинского значит «питание»). Также, по разным данным, вероятность присоединения сепсиса (заражения крови) у таких пациентов составляет от 25 до 50%.
В Протоколе Минздрава по ведению больных с пролежнями, выделяют следующие факторы риска их развития:
|
Факторы риска |
Характеристика |
|---|---|
|
Внутренние факторы риска (связанные с состоянием организма пациента) |
|
|
Внешние факторы риска (связанные с внешними воздействиями) |
|
Дефицит ресурса микровибрации как фактор развития пролежней
 Пролежни – от чего они образуются? Помимо вышеперечисленных непосредственных причин их развития, таких как давление, трение, смещение тканей и влажность, а также факторов риска, создающих условия для их формирования, важнейшее значение имеет дефицит ресурса микровибрации тканей организма. Что это такое? Известно, что для поддержания жизни нам постоянно требуются такие ресурсы, как воздух, пища, вода и тепло. Однако для того, чтобы каждая клетка могла качественно выполнять свою функцию (за счет чего и поддерживается здоровье), необходимо, чтобы в организме постоянно поддерживался достаточный уровень микровибрации.
Пролежни – от чего они образуются? Помимо вышеперечисленных непосредственных причин их развития, таких как давление, трение, смещение тканей и влажность, а также факторов риска, создающих условия для их формирования, важнейшее значение имеет дефицит ресурса микровибрации тканей организма. Что это такое? Известно, что для поддержания жизни нам постоянно требуются такие ресурсы, как воздух, пища, вода и тепло. Однако для того, чтобы каждая клетка могла качественно выполнять свою функцию (за счет чего и поддерживается здоровье), необходимо, чтобы в организме постоянно поддерживался достаточный уровень микровибрации.
Микровибрация – это результат сокращения миллионов мышечных клеток организма, которое наблюдаются даже в состоянии покоя и во время сна, на её поддержание организм тратит огромное количество энергии. Известный физик В.А. Федоров в книге «Ресурсы организма. Иммунитет, здоровье и долголетие» поясняет, что подобно тому, как броуновское движение является необходимым условием для протекания любых химических реакций, микровибрация же нужна для поддержания биохимических процессов в каждой клетке. Молекулы органических соединений слишком велики, поэтому на них не действует броуновское движение. В то же время движение для взаимодействия биологических веществ необходимо – это одно из условий жизни. В таком случае роль броуновского движения в организме человека выполняет энергия микровибрации, возникающая от работы мышечных клеток.
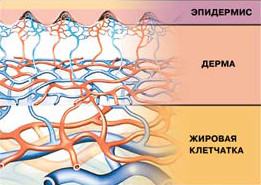 Достаточный уровень микровибрации необходим для нормальной работы кровеносных сосудов, отвечающих за обеспечение каждой клетки питательными веществами и кислородом, то есть при дефиците микровибрации нарушается питание тканей. Кроме того, от обеспечения этим ресурсом зависит способность организма выводить и перерабатывать (утилизировать) поврежденные клетки и вредные вещества (шлаки, яды).
Достаточный уровень микровибрации необходим для нормальной работы кровеносных сосудов, отвечающих за обеспечение каждой клетки питательными веществами и кислородом, то есть при дефиците микровибрации нарушается питание тканей. Кроме того, от обеспечения этим ресурсом зависит способность организма выводить и перерабатывать (утилизировать) поврежденные клетки и вредные вещества (шлаки, яды).
Даже у относительно здорового человека в организме постоянно происходит гибель клеток – как вследствие естественных причин, так и в результате действия повреждающих факторов. Чем больше в организме поврежденных клеток, тем хуже иммунитет, тем ниже способность тканей к восстановлению (регенерации). За утилизацию поврежденных клеток отвечают лимфатическая и кровеносная системы, а также костный мозг, спинной мозг, печень, почки. Работа всех этих органов и систем тесно связана с уровнем микровибрации. А значит, чем более выражен её дефицит, тем больше поврежденных клеток накапливается в организме, что негативно влияет на все его функции.
От чего зависит уровень микровибрации? Прежде всего, от двигательной активности человека. Прогулки, бег, плавание, зарядка – любое движение насыщает организм ценнейшим ресурсом. Однако сегодня даже многие здоровые люди испытывают дефицит микровибрации, связанный с недостатком движения: сидячая работа, часы, проведенные перед телевизором или компьютером, автомобильные поездки вместо прогулок – все это создает условия для нехватки ресурса и формирует предпосылки к развитию болезней.
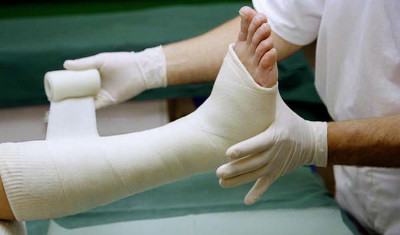 Если же рассмотреть с этой позиции, что такое пролежни у человека, вынужденного вести малоподвижный образ жизни из-за болезни или травмы, становится понятно, что в развитии этого явления снижение уровня микровибрации играет важную, едва ли не ключевую роль! По словам В.А. Федорова, лежачие больные, пациенты с травмами (особенно с гипсовыми повязками, жестко ограничивающими движение и оказывающими давление на ткани), испытывают выраженный дефицит этого ресурса. Потому что у такого пациента нет возможности восполнять его естественным образом, за счет движения.
Если же рассмотреть с этой позиции, что такое пролежни у человека, вынужденного вести малоподвижный образ жизни из-за болезни или травмы, становится понятно, что в развитии этого явления снижение уровня микровибрации играет важную, едва ли не ключевую роль! По словам В.А. Федорова, лежачие больные, пациенты с травмами (особенно с гипсовыми повязками, жестко ограничивающими движение и оказывающими давление на ткани), испытывают выраженный дефицит этого ресурса. Потому что у такого пациента нет возможности восполнять его естественным образом, за счет движения.
Кроме того, со временем у человека, лишенного физической нагрузки, происходит уменьшение массы мышечной ткани, что приводит к дальнейшему снижению уровня микровибрации.
Каким образом дефицит данного ресурса приводит к развитию пролежней? Прежде всего, страдают кровеносные сосуды, из-за чего нарушается питание тканей, в том числе клеток кожи и мышечных волокон, ухудшается их способность к регенерации. Также снижение уровня микровибрации сказывается на работе лимфатической системы и других органов, отвечающих за утилизацию поврежденных клеток. Ситуация усугубляется тем, что у лежачих пациентов клетки кожи и мягких тканей гибнут не только в силу естественных причин (физиологический процесс обновления тканей, завершение нормального жизненного цикла каждой клетки), но и под действием факторов, о которых мы говорили выше: давление, трение и пр.
Таким образом, на лимфатическую систему в такой ситуации ложится повышенная нагрузка, при этом она страдает от дефицита микровибрации и не может справляться с возросшим объемом работы. Все это приводит к быстрому накоплению поврежденных клеток и повышает риск развития пролежней. Как указывает В.А. Федоров, в то время как здоровые клетки являются оплотом для иммунной системы организма, поврежденные клетки – отличная питательная среда для микробов. Именно поэтому у больных с пролежнями так часто возникают острые гнойные заболевания мягких тканей, которые могут приводить к заражению крови и гибели пациента.
Также дефицит микровибрации – одна из причин повышенного риска развития пролежней у людей пожилого возраста. В.А. Федоров поясняет, что у большинства людей с годами снижается способность к полноценному восстановлению внутренних ресурсов, в том числе к поддержанию достаточного уровня микровибрации. Поэтому любые повреждающие факторы наносят гораздо больший вред здоровью, нежели в молодом возрасте. Когда такой человек оказывается прикованным к кровати или к инвалидному креслу (а риск травм и заболеваний, грозящих подобным исходом, с возрастом также увеличивается), то вероятность возникновения пролежней, а также осложнений, связанных с инфицированием мягких тканей в области повреждения, многократно возрастает.
Таким образом, рассматривая такую проблему как пролежни, мы видим, что это явление связано не только с воздействием внешних факторов и различными заболеваниями пациента, но и со снижением микровибрационного фона в организме человека, вынужденного вести малоподвижный образ жизни. А, значит, одной из важнейших задач профилактики и лечения пролежней является повышение уровня микровибрации. Но как это сделать, если человек лишен способности активно двигаться? Выходом в данной ситуации является виброакустическая терапия. О том, как она может помочь в ситуации с пролежнями, мы поговорим ниже.
Чем опасны пролежни?
 Такое явление как пролежни неблагоприятно влияет на общее состояние больного. К симптомам основного заболевания, которое привело к ограничению подвижности человека, присоединяются болевые ощущения от возникших на теле язв, что еще больше ограничивает подвижность пациента. А это, в свою очередь, может приводить к развитию поражений на новых участках тела.
Такое явление как пролежни неблагоприятно влияет на общее состояние больного. К симптомам основного заболевания, которое привело к ограничению подвижности человека, присоединяются болевые ощущения от возникших на теле язв, что еще больше ограничивает подвижность пациента. А это, в свою очередь, может приводить к развитию поражений на новых участках тела.
Чем опасны пролежни у лежачих больных? Прежде всего, присоединением инфекции. Иммунитет, ослабленный болезнью, резким снижением уровня микровибрации, накопление поврежденных клеток – все это создает благоприятные условия для развития воспалительных процессов в коже и мягких тканях, вызванных различными возбудителями.
Нередко у самих пациентов и их родственников возникает вопрос: можно ли умереть от пролежней? Необходимо понимать, что угрозу для жизни представляют не столько сами язвы, возникающие из-за малоподвижного образа жизни, а те осложнения, к которым приводит инфицирование пораженного участка. Какие заболевания могут возникать в результате присоединения инфекции? Вот только некоторые из них:
- Флегмона – гнойное воспаление подкожной жировой клетчатки, которое имеет тенденцию к быстрому распространению на окружающие ткани.
- Остеомиелит – вовлечение в воспалительный процесс костной ткани. Часто встречается поражение костей затылка, пяточных костей, а также головки бедренной кости, что может приводить к её разрушению и инвалидизации пациента.
- Гнойные артриты – воспаления суставов и связок.
- Гнойное расплавление стенки сосудов: при вовлечении в воспалительный процесс сосудистой стенки, с одной стороны, может возникать кровотечение (особенно опасно, когда поражаются крупные сосуды, например, бедренные артерии), а, с другой, через образовавшийся дефект инфекция может проникать в кровеносное русло и молниеносно разноситься по организму.
- Сепсис (заражение крови) – самое грозное осложнение пролежней. Бактерии, вызвавшие воспаление, разносятся по организму, поражая жизненно важные органы: сердце, мозг, почки и др. По различным данным, смертность от заражения крови составляет от 50 до 70%.
Таким образом, отвечая на вопрос, сколько может прожить человек с пролежнями, врачи поясняют, что прогноз зависит как от тяжести основного заболевания, так и от выраженности инфекционных осложнений данного явления. Заболевания головного и спинного мозга, тяжелые сосудистые нарушения, пожилой возраст, низкий микровибрационный фон - все это факторы, которые повышают риск присоединения и быстрого распространения инфекции по организму. При этом возрастает и вероятность смерти больного.
Также ответ на вопрос «сколько живут с пролежнями?» зависит от того, насколько оперативно были приняты меры для их своевременного лечения. Если дефект кожи и мягких тканей был обнаружен на ранней стадии, если было проведено грамотное лечение, риск серьезных осложнений и гибели сводится к минимуму. Когда речь идет о пациентах с тяжелыми поражениями, важна комплексная поддержка организма, направленная на улучшение кровоснабжения тканей и т.п. Выраженную ресурсную поддержку в такой ситуации может оказать виброакустическая терапия.
При обнаружении тяжелых дефектов с уже развившимися инфекционными осложнениями очень важно вовремя начать лечение антибиотиками и провести хирургическое лечение – это позволит снизить вероятность поражения окружающих тканей и развития сепсиса.
Симптомы и признаки
При такой проблеме, как пролежни, описание признаков и симптомов их возникновения зависит от стадии процесса:
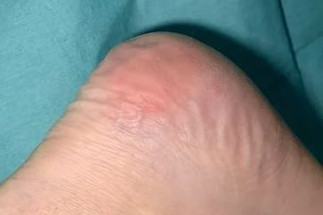 Начальный этап врачи называется стадией циркуляторных расстройств (М.Д. Дибиров, «Пролежни: профилактика и лечение», 2013), то есть изменений, связанных с нарушением циркуляции крови в тканях, подвергаемых сдавливанию. Для того чтобы понять, как начинаются пролежни, можно посмотреть на фото: сначала возникает покраснение, которое не исчезает после прекращения давления, затем кожа бледнеет, приобретает синеватый оттенок, что свидетельствует о прогрессирующем нарушении кровоснабжения тканей.
Начальный этап врачи называется стадией циркуляторных расстройств (М.Д. Дибиров, «Пролежни: профилактика и лечение», 2013), то есть изменений, связанных с нарушением циркуляции крови в тканях, подвергаемых сдавливанию. Для того чтобы понять, как начинаются пролежни, можно посмотреть на фото: сначала возникает покраснение, которое не исчезает после прекращения давления, затем кожа бледнеет, приобретает синеватый оттенок, что свидетельствует о прогрессирующем нарушении кровоснабжения тканей.
Если не принимаются меры по прекращению давления, кожа становится холодной на ощупь, отечной.
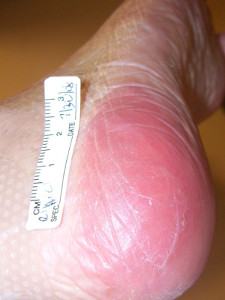
Появляются пузырьки, свидетельствующие об отслойке верхнего слоя кожи (эпидермиса). Сам пациент может отмечать повышение чувствительности кожи в пораженной области, легкую болезненность, либо же, напротив, ощущение онемения, что связано с пережатием нервных окончаний.
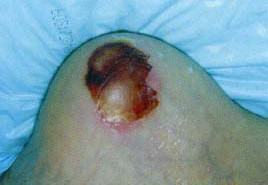 При отсутствии адекватных мер, предотвращающих дальнейшее развитие процесса, начинается стадия некротических изменений и нагноения, массовая гибель клеток кожи и глубжележащих тканей, присоединение инфекции. Первые признаки перехода пролежней в данную стадию можно увидеть на фотографиях: если в развитии повреждений ведущую роль играют внешние факторы (давление, трение), чаще развивается внешний (экзогенный) или сухой некроз, при котором ткани ссыхаются, «мумифицируются». В этой ситуации поражение кожи и глубжележащих тканей имеет четкие границы, рана сухая, и, как правило, неглубокая. Общее состояние больного при таких поражениях, чаще всего, не страдает.
При отсутствии адекватных мер, предотвращающих дальнейшее развитие процесса, начинается стадия некротических изменений и нагноения, массовая гибель клеток кожи и глубжележащих тканей, присоединение инфекции. Первые признаки перехода пролежней в данную стадию можно увидеть на фотографиях: если в развитии повреждений ведущую роль играют внешние факторы (давление, трение), чаще развивается внешний (экзогенный) или сухой некроз, при котором ткани ссыхаются, «мумифицируются». В этой ситуации поражение кожи и глубжележащих тканей имеет четкие границы, рана сухая, и, как правило, неглубокая. Общее состояние больного при таких поражениях, чаще всего, не страдает.
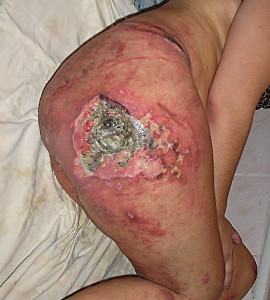 Если ведущая роль принадлежит внутренним факторам (прежде всего речь идет о поражениях нервной системы: травмах головного и спинного мозга, инсультах, опухолях мозга), приводящих к нарушению питания тканей, развивается эндогенный (внутренний) некроз. В этом случае происходит массовая гибель клеток мягких тканей – мышц, подкожно-жировой клетчатки, быстро присоединяется инфекция. Врачи говорят, что в данной ситуации пролежень развивается по типу влажной гангрены с прогрессирующим некрозом окружающих тканей. Это значит, что повреждение (язва) возникшая на месте пролежня может быстро увеличиваться в размерах, поражая все новые участки.
Если ведущая роль принадлежит внутренним факторам (прежде всего речь идет о поражениях нервной системы: травмах головного и спинного мозга, инсультах, опухолях мозга), приводящих к нарушению питания тканей, развивается эндогенный (внутренний) некроз. В этом случае происходит массовая гибель клеток мягких тканей – мышц, подкожно-жировой клетчатки, быстро присоединяется инфекция. Врачи говорят, что в данной ситуации пролежень развивается по типу влажной гангрены с прогрессирующим некрозом окружающих тканей. Это значит, что повреждение (язва) возникшая на месте пролежня может быстро увеличиваться в размерах, поражая все новые участки.
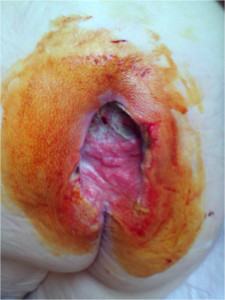 Когда возникают подобные пролежни, наблюдаются такие симптомы, как выделение зловонной жидкости, гноя из раны, отечность окружающих тканей. Язва имеет большую глубину, в ней могут быть видны сухожилия и кости.
Когда возникают подобные пролежни, наблюдаются такие симптомы, как выделение зловонной жидкости, гноя из раны, отечность окружающих тканей. Язва имеет большую глубину, в ней могут быть видны сухожилия и кости.
Из-за присоединения инфекции страдает общее состояние пациента: может быть повышение температуры до 39—40 °С, озноб, нарушения сознания, бред, сердцебиение, снижение артериального давления, увеличение печени.
По словам профессора М.Д. Дибирова (кафедра хирургических болезней и клинической ангиологии МГМСУ им. А.И. Евдокимова) скорость развития некротических изменений (гибели клеток кожи и глубжележащих тканей) и время появления связанных с ними симптомов и возникновения осложнений зависит от причины развития пролежней.
При преобладающих внешних причинах и достаточно благополучном общем состоянии больного некротические изменения развиваются медленнее – несколько суток, неделя. Если же речь идет о пациентах с поражениями головного, спинного мозга, гибель клеток может начаться уже через 20-24 часа после появления первых признаков пролежня с быстрым присоединением инфекционных поражений мягких тканей.
Диагностика пролежней
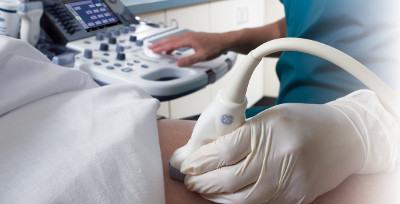 В большинстве случаев для диагностики пролежней, особенно на ранних стадиях, достаточно бывает осмотра места поражения. Застойные явления в характерных участках тела, подвергающихся давлению у пациентов с ограниченной подвижностью, слущивание верхних слоев кожи, обнаружение язвенного дефекта: чаще всего данных, полученных при осмотре, бывает достаточно для установления диагноза и определения стадии процесса. Однако в ряде случаев, когда речь идет о глубоком поражении, бывает необходимо провести УЗИ мягких тканей.
В большинстве случаев для диагностики пролежней, особенно на ранних стадиях, достаточно бывает осмотра места поражения. Застойные явления в характерных участках тела, подвергающихся давлению у пациентов с ограниченной подвижностью, слущивание верхних слоев кожи, обнаружение язвенного дефекта: чаще всего данных, полученных при осмотре, бывает достаточно для установления диагноза и определения стадии процесса. Однако в ряде случаев, когда речь идет о глубоком поражении, бывает необходимо провести УЗИ мягких тканей.
Что такое УЗИ мягких тканей? Это ультразвуковое исследование, позволяющее получить информацию о состоянии глубоко лежащих тканей, степень поражения которых невозможно оценить при обычном осмотре: подкожной жировой клетчатки, мышц, сухожилий, связок, суставов. Данное исследование особенно актуально, когда речь идет о гнойных осложнениях пролежней. А также при развитии поражений у пациентов с травмами нервной системы, когда изменения на поверхности кожи могут быть минимальны, а основные изменения скрываются в глубжележащих слоях.
Кроме того, для оценки состояния пациента с пролежнями, особенно при присоединении инфекционных осложнений, может быть назначено лабораторное обследование (общий анализ крови, позволяющий выявить тяжесть бактериального процесса, биохимический анализ крови, общий анализ мочи и пр.), а также другие обследования, направленные на выявление вовлеченности других органов в воспалительный процесс.
К какому врачу обращаться при пролежнях? Лечением тяжелых поражений занимаются хирурги: после осмотра и обследования пациента они принимают решение о необходимости хирургического вмешательства, определяют тактику ведения больного. Если же пролежни возникли у пациента, проходящего лечение в домашних условиях, необходимо вызвать лечащего врача (терапевта), который примет решение о необходимости направления пациента в хирургическое отделение стационара, либо же (при начальных стадиях процесса) даст рекомендации по уходу за больным.
Что делать, чтобы не было пролежней у лежачего больного?
 Профилактика пролежней – это комплексный процесс, который должен включать:
Профилактика пролежней – это комплексный процесс, который должен включать:
- Грамотный уход за пациентом, имеющим ограничения в движении.
- Информирование родственников, ухаживающих за больным, о том, как выявлять поражения в начальной стадии и какие меры необходимо принимать.
- Необходима организация правильного питания, позволяющего обеспечить организм больного всеми необходимыми компонентами для полноценной работы каждой клетки.
- Грамотное лечение основного заболевания, назначение препаратов, улучшающих кровоснабжение тканей и пр. Подробнее об этом можно прочитать в статьях «Профилактика пролежней» и «Эффективное средство от пролежней в домашних условиях».
Одним из наиболее эффективных методов профилактики и лечения пролежней является виброакустическая терапия или фонирование. Применение медицинских аппаратов Витафон позволяет насытить организм целебным ресурсом микровибрации. Это благотворно скажется на состоянии сосудов, приведет к улучшению питания клеток кожи и мышц в области пролежня.
Виброакустическая терапия – это мощная поддержка для лимфатической системы и других органов, отвечающих за утилизацию (выведение) поврежденных клеток, что является одной из актуальнейших задач при лечении и профилактике пролежней. Избавление от балласта поврежденных клеток, достигаемое благодаря применению аппаратов Витафон, благотворно сказывается на работе иммунной системы, способствует профилактике инфекционных осложнений.
 Специально для больных, вынужденных вести малоподвижный образ жизни, был разработан виброакустический матрац, входящий в состав медицинского аппарата Витафон-2. В его состав входит сразу 8 виброфонов, позволяющих полностью покрыть виброакустическим воздействием область пролежней и близлежащих тканей. Автоматический режим работы аппарата не требует участия человека в течение длительного времени (до 14 часов), при этом виброфоны включаются и отключаются по заданной программе (на 3 мин. каждые 24 мин.), обеспечивая непрерывное и дозированное воздействие.
Специально для больных, вынужденных вести малоподвижный образ жизни, был разработан виброакустический матрац, входящий в состав медицинского аппарата Витафон-2. В его состав входит сразу 8 виброфонов, позволяющих полностью покрыть виброакустическим воздействием область пролежней и близлежащих тканей. Автоматический режим работы аппарата не требует участия человека в течение длительного времени (до 14 часов), при этом виброфоны включаются и отключаются по заданной программе (на 3 мин. каждые 24 мин.), обеспечивая непрерывное и дозированное воздействие.
В результате:
- активизируется выведение из организма вредных веществ (шлаков) и погибших клеток;
- улучшается работа нервной системы (что особенно актуально для профилактики пролежней у больных с повреждениями головного и спинного мозга);
- происходит насыщение проблемной области кровью, кислородом и питательными веществами;
- укрепляется иммунитет, что важно для предупреждения развития инфекционных осложнений;
- улучшаются восстановительные (регенераторные) процессы во всех тканях и органах, в том числе в коже и в мышцах.
По сути дела, применение виброакустической терапии – это единственный способ сформировать достаточный уровень микровибрационного фона у больных, не способных самостоятельно восполнять этот ресурс при помощи движения. Активация обменных процессов, поддержание иммунитета, улучшение кровоснабжение тканей, создание благоприятных условий для регенерации кожи и мышц – все это действенные методы профилактики и лечения пролежней, которые достигаются благодаря применению виброакустической терапии.
 |
Если у Вас возникли вопросы оставьте заявку на обратный звонок
и мы обязательно перезвоним Вам! |
Список литературы:
- Басков А.В. Хирургическое лечение пролежней у больных со спинномозговой травмой / Вопросы нейрохирургии. – 2000 г. – № 1
- Дибиров М.Д. Пролежни. Профилактика и лечение / Медицинский совет, №5-6, 2013 г.
- Воробьев А.А. Лечение пролежней у спинальных больных / Бюллетень Волгоградского научного центра РАМН. – 2007 г. – № 2.
- Климиашвили А.Д. Профилактика и лечение пролежней / Русский медицинский журнал. – 2004 г. – Т. 12, № 12.
- Микровибрационная энергетика и качество жизни / «Врач» №7 / 2014 г.
- Мусалатов Х.А. Лечение пролежней у больных с повреждением позвоночника и спинного мозга / Медицинская помощь. – 2002 г. – № 3.
- Протокол ведения больных. Пролежни. / Приложение к приказу Минздрава России от 17.04.02. №123.
- Федоров В.А., Ковеленов А.Ю., Логинов Г.Н. и др. Ресурсы организма – новый подход к выявлению причин возникновения заболеваний и методам их лечения / СПб: СпецЛит, 2012 г.
Автор статьи: врач Климова В.В. (Санкт-Петербург)
Вы можете задавать вопросы (ниже) по теме статьи и мы постараемся на них квалифицированно ответить!
.jpg)